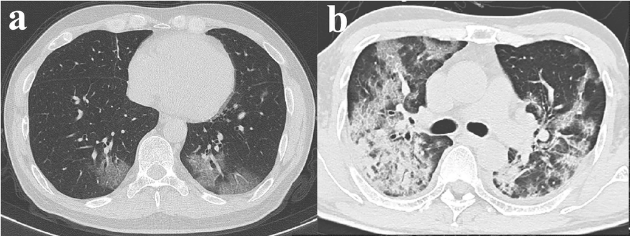
La neumonía por COVID-19: hallazgos por TC en 122 pacientes y diferencias con la neumonía por influenza.
16.06.2020
Artículo original: Liu M, Zeng W, Wen Y, Zheng Y, Lv F. Neumonía por COVID-19: hallazgos en TC de 122 pacientes y diferenciación de la neumonía por influenza. Eur Radiol. 2020.
DOI: 10.1007/s00330-020-06928-0.
Sociedad: Sociedad Europea de Radiología, @ESR_Journals .
Palabras clave: Infecciones por coronavirus, tomografía computarizada de rayos x, neumonía viral, influenza humana.
Abreviaturas y acrónimos utilizados: COVID-19 (coronavirus disease 2019), OMS (Organización Mundial de la Salud), OVE (opacidad en vidrio esmerilado), RT-PCR (reacción en cadena de la polimerasa con transcriptasa inversa), SARS (síndrome agudo respiratorio severo), TC (tomografía computarizada), TCT (tomografía computarizada torácica), kV (kilovoltio), mA (miliamperio), mSv (milisievert).
Línea editorial del número
European Radiology se fundó como el foro europeo de radiología y es una de las principales revistas europeas en el campo de la imagen médica, propiedad de la Sociedad Europea de Radiología (ESR). Actualiza continuamente los conocimientos científicos en radiología mediante la publicación de artículos originales y artículos de revisión, combinándolos con comunicaciones de congresos radiológicos europeos e información sobre asuntos de la sociedad. Este artículo se encuentra publicado online en el número de mayo del volumen 30, mayoritariamente centrado en TC y RM; siendo uno de los artículos un documento de consenso de la Sociedad Europea de Radiología Cardiovascular para normalización de los protocolos de escaneo, mediciones e información por TC y RM, antes de la implantación de la válvula aórtica transcatéter.
Motivos para la selección
Desde finales de 2019 y principios de 2020 el mundo ha quedado conmocionado por una de las pandemias más brutales de la historia. Los países gestionan con más o menos acierto diferentes estrategias para cortar las vías de transmisión, mientras la comunidad científica intenta conocer el patógeno para combatirlo de la manera más eficiente. Este artículo me ha parecido interesante porque detalla los primeros pasos para intentar hallar y explicar de una manera clara las características de la neumonía desarrollada por coronavirus y por el virus influenza. Con sus resultados, pretende destacar la utilidad de la TCT combinada con la RT-PCR en el diagnóstico de la COVID-19.
Resumen
Esta publicación es un estudio retrospectivo que ahonda en las características de la neumonía desarrollada en la COVID-19 observadas en TC y explora las diferencias radiológicas entre este tipo de neumonía y la causada por el virus influenza.
En diciembre de 2019, una epidemia de neumonía asociada a la COVID-19 empezó en Wuhan (provincia de Hubei, China). La COVID-19 se propagó rápidamente por China y otros muchos países de manera que, el 30 de enero de 2020, la OMS declaró la situación de emergencia internacional por el brote de coronavirus. El 1 de abril de 2020, la OMS había reportado oficialmente 823.626 casos confirmados y 40.598 muertos. Las rutas principales de transmisión se cree que son las gotitas respiratorias y el contacto directo. Por lo tanto, el diagnóstico temprano y el aislamiento resultan esenciales en contra del coronavirus. La prueba de referencia para confirmar el diagnóstico de COVID-19 es la RT-PCR. Debido al reporte de numerosos falsos negativos, la TCT es una de las mejores herramientas para las revisiones, el diagnóstico temprano, la estimación de la severidad de la enfermedad y la predicción del pronóstico.
Las características de la TCT en pacientes con la COVID-19 son muy diversas y no es sencillo diferenciarla de otros tipos de neumonía vírica. La neumonía por influenza es una de las neumonías víricas más comunes, por lo que es esencial poderla diferenciar de la neumonía en la COVID-19.
La adquisición de las imágenes se llevó a cabo con máquinas Siemens SOMATOM, con los siguientes parámetros: 120 kV, 150 mA, 1.5 mm, matriz de 512x512, grosor de 1 mm y algoritmo de alta resolución espacial. La dosis efectiva de radiación fue de 2.98 mSv. El rango de estudio incluía desde la primera costilla hasta el diafragma. Todos los pacientes fueron examinados sin contraste y las imágenes obtenidas con ventana de mediastino y parénquima.
Las imágenes fueron revisadas independientemente por dos radiólogos especializados, sin conocimiento de los datos clínicos, resolviendo las discrepancias por consenso. Teniendo en cuenta que el tercio exterior del pulmón se definió como periférico, y el resto se definió como central, las imágenes se evaluaron por la presencia y distribución de anomalías parenquimales, incluyendo las siguientes:
- OVE pura. Definido como un aumento nebuloso de la atenuación pulmonar sin oscurecimiento de los vasos subyacentes.
- OVE con consolidación. Se observa un área opaca que oscurece los vasos subyacentes en las OVE.
- Consolidación sin OVE o pura.
- Opacidades redondeadas.
- Nódulos.
- Patrón de árbol en brote.
- Broncograma aéreo.
- Engrosamiento de los septos interlobulares.
- Engrosamiento de la pared bronquiolar.
- Patrón en empedrado. Se observa la aparición de opacidades en vidrio esmerilado con engrosamiento superpuesto del septo interlobular y del septo intralobular.
- Presencia de halo. Se observan opacidades en vidrio esmerilado alrededor de un nódulo pulmonar o masa.
- Cavitación.
- Derrame pleural.
- Derrame pericárdico.
- Linfadenopatía. Definido como un ganglio linfático > 1 cm en el diámetro del eje corto.
Los análisis estadísticos se realizaron con SPSS para Windows (versión 17.0, SPSS Inc.). Los datos se expresaron como la media +/- la desviación estándar y las variables discretas se compararon mediante test t para muestras independientes o test λ2 (según datos paramétricos o no paramétricos). El p < 0,05 se consideró estadísticamente significativo.
En este estudio se tuvieron en cuenta los datos de 122 pacientes confirmados de COVID-19, extraídos de la base de datos de hospitalizados del First Affiliated Hospital of Chongqing Medical University y del Chongqing Three Gorges Center Hospital, entre enero y febrero de 2020, habiendo tenido el 83% de los pacientes contacto con individuos de Wuhan. Por otra parte, se tuvieron en cuenta los datos de 48 pacientes confirmados de influenza (39 influenza A y 9 influenza B) extraídos de la base de datos de hospitalizados del First Affiliated Hospital of Chongqing Medical University, entre enero del 2015 y febrero de 2020. El diagnóstico de COVID-19 e influenza estuvo confirmado por positivos en RT-PCR. En este estudio se excluyeron aquellos pacientes de los que no se tenían datos de TC, pacientes comórbidos con otras infecciones y pacientes con historia previa de enfermedad pulmonar intersticial. No se encontró diferencia estadística significativa entre la distribución por sexo y los rangos de edad entre los grupos de pacientes con COVID-19 e influenza (48 +/-15 años, 47 +/-19 años respectivamente). Tres pacientes del grupo con COVID-19 y dos pacientes con influenza fallecieron de insuficiencia respiratoria o embolia pulmonar, el resto recibió el alta hospitalaria después de una mejoría marcada.
Aunque un 6% de pacientes con COVID-19 fueron asintomáticos, los síntomas de la COVID-19 fueron:
a) Más comunes: fiebre (74%) y tos (63%).
b) Menos comunes: cefalea (14%), expectoración (12%), disnea (10%), dolor de garganta (8%) y congestión y secreción nasal (7%).
Los síntomas de los pacientes con influenza fueron:
a) Más comunes: fiebre (83%) y tos (77%).
b) Menos comunes: congestión y secreción nasal (23%), expectoración (21%), disnea (15%), dolor de garganta (15%) y cefalea (8%).
Las TCT se llevaron a cabo 6 días aproximadamente después del inicio de la enfermedad en los dos grupos (no se hallaron diferencias estadísticamente significativas al respecto). Entre la mayoría de los pacientes con TCT positivas de los dos grupos de estudio (10 con COVID-19 y 13 con influenza fueron TCT negativas), los cinco lóbulos se hallaban afectados. La frecuencia del lóbulo afectado no difería entre los dos grupos. Del grupo COVID-19, 50 pacientes (45%) mostraron una distribución periférica de las lesiones pulmonares, en cambio la mayoría de los pacientes del grupo influenza (63%), mostraron una distribución mixta de las lesiones (p=0.022).
Radiológicamente, las características de las lesiones en el grupo COVID-19 se pudieron clasificar como:
a) Más comunes: engrosamiento de los septos interlobulares (66%), opacidades lineales (64%), OVE con consolidación (51%), engrosamiento de la pared bronquiolar (49%), OVE (36%) y opacidades redondeadas (35%).
b) Menos comunes: nódulos (28%), patrón en empedrado (21%), broncograma aéreo (20%) y consolidación pura (13%).
c) Raras: patrón de árbol en brote (9%), derrame pleural (6%), presencia de halo (3%), derrame pericárdico (3%) y linfadenopatía (3%).
En el grupo influenza, las características radiológicas fueron las siguientes:
a) Más comunes: nódulos (71%), opacidades lineales (71%), OVE con consolidación (63%), engrosamiento de los septos interlobulares (43%) y patrón de árbol en brote (40%).
b) Menos comunes: broncograma aéreo (37%), engrosamiento de la pared bronquiolar (34%), derrame pleural (31%), OVE (20%), consolidación pura (17%), OVE redondeada (17%) y patrón en empedrado (17%).
En comparación con la neumonía de influenza, la neumonía de COVID-19 mostraba mayor presencia de opacidades redondeadas y engrosamiento de los septos interlobulares pero menor presencia de nódulos, patrón de árbol en brote y derrame pleural.
En estudios anteriores se describen hallazgos positivos en TCT en pacientes en los que la RT-PCR para COVID-19 resultó negativa. Así como, pacientes en los que la RT-PCR resultó positiva, con TCT normales. Por lo tanto, y teniendo en cuenta la mayor sensibilidad de la TCT en relación a la RT-PCR (98% y 71% respectivamente), se considera que la combinación de la TCT y la RT-PCR es necesaria en el diagnóstico de la COVID-19.
En los dos grupos de estudio se observó afectación pulmonar bilateral con múltiples lóbulos implicados, la mayoría de los pacientes desarrollaron lesiones en los 5 lóbulos lo que resultó consistente con estudios previos. Sin embargo, mientras el grupo COVID-19 presentó principalmente lesiones pulmonares periféricas, lo que ya se había observado en otras infecciones por coronavirus como la SARS, el grupo influenza presenta lesiones más difusas que implican tanto la periferia como la parte central del pulmón.
Solamente un 36% de los pacientes del grupo COVID-19 presentaron consolidación pura, según un estudio reciente parecería que la consolidación de las lesiones incrementa con la evolución de la enfermedad y con la edad de los pacientes (>50 años). La baja edad de la muestra del grupo COVID-19, así como, su estadio temprano de la enfermedad, podría explicar la poca consolidación observada de las lesiones. El engrosamiento de los septos interlobulares se pudo observar en presencia de líquido intersticial, infiltración celular o fibrosis. Este engrosamiento se puede encontrar en varias neumonías víricas como parainfluenza, hantavirus y SARS. El edema y la hiperplasia del músculo liso podrían dar lugar a engrosamiento de la pared bronquiolar, observado en la gripe, parainfluenza y adenovirus. Se ha descrito que el tamaño de los nódulos es útil en el diagnóstico diferencial de las causas infecciosas de los nódulos, los pacientes cuyos nódulos tenían menos de 10 mm de diámetro eran más propensos a ser consecuencia de una infección viral. Los resultados de este estudio concuerdan con estudios anteriores en lo que se refiere a la mayor presencia de nódulos en pacientes de influenza en relación con los de COVID-19 (71% y 28% respectivamente).
Aunque ninguno de los hallazgos en TCT mencionados son específicos, algunas combinaciones de éstos pueden ayudar a diferenciar mejor COVID-19 de la neumonía por influenza: presencia de EVO puro con opacidades redondeadas, engrosamiento de los septos interlobulares y la ausencia de nódulos; presencia de EVO puro con engrosamiento de los septos interlobular; presencia de opacidades redondeadas con engrosamiento de los septos interlobular; y ausencia de derrame pleural. La combinación de los signos anteriores con la distribución predominante en la parte periférica de los pulmones puede ser de utilidad para distinguir entre COVID-19 e influenza.
Este estudio tiene una serie de limitaciones. En primer lugar, es un estudio retrospectivo y las diferencias entre los grupos de estudio podrían estar basadas en datos, por lo que fue necesaria una validación externa antes de que sus hallazgos pudieran ser utilizados en la práctica clínica. En segundo lugar, el tamaño de la muestra es relativamente pequeño, especialmente el grupo influenza. En tercer y último lugar, no se llevó a cabo una revisión de la TCT de seguimiento. El OVE y las lesiones de consolidación pueden cambiar con la evolución de la enfermedad, por lo que el análisis de la TCT de seguimiento podría haber ayudado a entender mejor la dinámica de la enfermedad. Los autores proponen, en un futuro, investigar las características de la TCT de los diferentes estadios de pacientes con COVID-19 con una muestra mayor y más diversa.
En conclusión, las manifestaciones más comunes de neumonía COVID-19 son OVE puro, OVE con consolidación, opacidades redondeadas, opacidades lineales, engrosamiento de los septos interlobulares y engrosamiento de la pared bronquiolar, con distribución predominante en lóbulos inferiores bilaterales y en la parte periférica de los pulmones. La presencia de opacidades redondeadas y engrosamiento de los septos interlobulares, con la ausencia de nódulos y de patrón de árbol en brote y con la distribución periférica típica, puede ser útil para diferenciar COVID-19 de influenza.
Valoración Personal
Me ha parecido muy interesante aunque creo que se hacen muy patentes las limitaciones que los propios autores mencionan al final del estudio. Principalmente, destacaría la necesidad de la TCT de seguimiento para evaluar la enfermedad más allá de ese retrato puntual del estado pulmonar. Es una publicación que iniciaron muy al comienzo de la pandemia y que, seguramente con los datos de los que se pueden disponer actualmente (tanto en diferentes estadios de la enfermedad, edad y procedencia de los pacientes), se podría precisar muchísimo más.
Marta Soteras March
Hospital materno-infantil de Sant Joan de Déu de Barcelona TSIDMN
march.marta@gmail.com






